Диагностика множественной миеломы связана с такими жалобами больных миеломной болезнью как: необъяснимые боли в области спины и грудной клетки, нарастающей общей слабости и утомляемости, головокружение, головные боли, нередко носовое и десенное кровотечения. Заболевание может начаться исподволь, например с острых болей в области поясницы или болей в области перелома одной из костей скелета. Часто ведущим симптомом может быть поражение почек и проходить по типу хронической почечной недостаточности. Могут поражаться органы дыхания, напоминая по течению бронхопневмонию. Может иметь место ретинопатия. Ведущая причина поражения нервной системы кроется в повреждении опухолевыми клетками. Ее тяжесть связана с повышенной вязкостью крови, гиперкальциемией и тяжелой уремической интоксикацией. Наблюдается лихорадка, пальпируются опухолевидные образования.
При диагностике множественной миеломы необходимо помнить, что для миеломы не характерно поражение лимфатической системы, печени и селезенки. При поражении костного скелета патология затрагивает преимущественно плоские кости в виде генерализованного остеопороза, очагов деструкции костной ткани, что чревато переломами, компрессией тел позвонков, с уменьшением их размеров в высоту. Компрессия спинного мозга может наблюдаться при прорастании костного мозга злокачественной опухолью. Вместе с тем отсутствие изменений в костной ткани не исключает развитие миеломной болезни. У некоторых больных выявляются гиперкальцитемия и гипер (гипо-фосфатемия). Основным симптомом подтверждающим поражение почек является выявление протеинурии у пациента, различной степени тяжести. Больной за сутки может потерять с мочой до 1г. белка. В результате почки увеличиваются в размерах. У большинства пациентов множественной миеломой в моче выявляются высокое содержание мочевины и низкий уровень креатинина, нарушение концентрационной и реабсорбционной функции почек. В мочи присутствуют больше нормы лейкоциты, цилиндры и эритроциты.
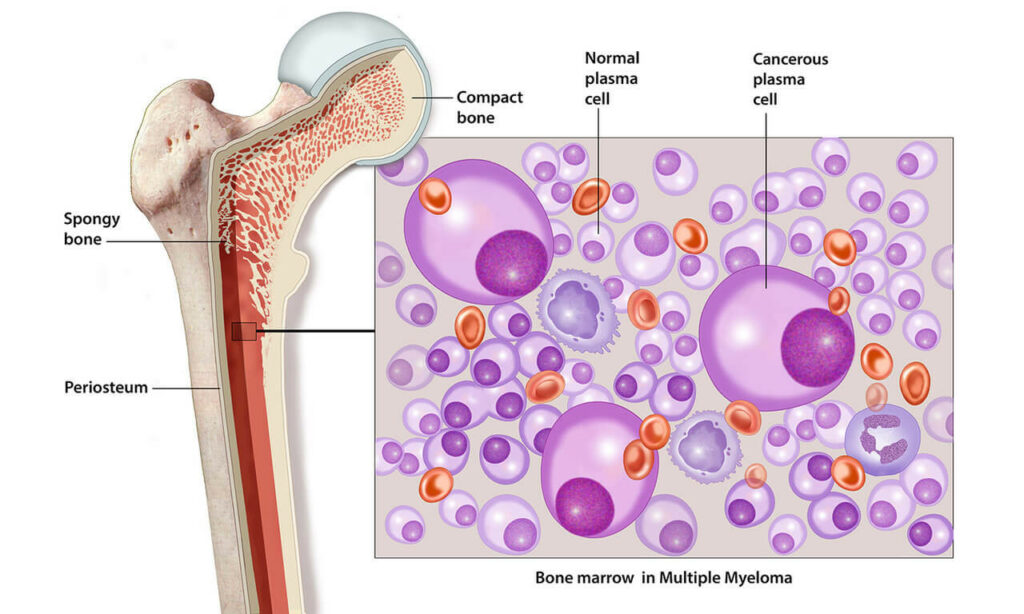
Ведущими признаками в диагностике множественной миеломы являются: 1)выявление в аспирате костного мозга грудины, либо трепанате из подвздошной кости более 10% плазматических клеток; 2) обнаружение моноклонального иммуноглобулина. Его содержание в сыворотке крови составляет более 35г/л или IGA более 20г/л, или экскреция легких цепей с мочой превышает 1г в сутки. 3)на рентгенограммах костей скелета распространенный остеопороз, очаги деструкции костной ткани, признаки патологических переломов, компрессии тел позвонков с уменьшением их высоты. Для постановки клинического диагноза миеломной болезни достаточно выявление первых двух признаков. При на миелому пациенту необходимо провести: расширенный общий анализ крови с обязательным подсчетом лейкоцитарной формулы, числа ретикулоцитов и тромбоцитов, общий анализ мочи; определение содержания общего белка и его фракционный состав; выявить уровень кальция в сыворотке крови. Необходимо знать о количестве парапротеина «М» в сыворотке крови и в суточной моче. Исследовать содержание сывороточных иммуноглобулинов. Определить класс и тип моноклональных иммуноглогбулинов в сыворотке крови и в моче. Определить состав трепанобиоптата костного мозга, желательно из подвздошной кости. Необходима рентгенография костей скелета, в том числе черепа в боковой проекции; шейного отдела позвоночника в прямой и боковой проекции; грудного и поясничного отделов позвоночника в прямой и боковой проекции; грудной клетки в прямой проекции; плечевых и бедренных костей, кости таза; остальных определением костей при наличие патологии. Больным проводится биохимический анализ крови с определением уровня креатинина, билирубина, мочевой кислоты, трансаминаз, глюкозы, бета- 2 микроглобулина, лактатдегидрогеназы, С-реактивного белка (тесты для определения опухолевой массы и скорости опухолевой прогрессии). Желательно провести МРТ при подозрении на сдавление спинного мозга. Различают: «тлеющую миелому» без признаков прогрессирования в течение многих месяцев/лет; медленно прогрессирующую и быстро прогрессирующую – «агрессивную», в том числе ММ-саркому и острый плазмобластный лейкоз.
Неблагоприятные признаки у пациентов с миеломной болезнью могут быть связаны с возрастом ( старше 65 лет).При этом выявляются высокий уровень паропротеинов, IgG 70г/л, IgA 50г/л,белок Бенс-Джонса больше 12г с сут., гиперкальциемия, низкий уровень альбумина, меньше 30г/л, выраженный остеопороз и литические поражения костей, высокий уровень бета -2 микроглобулина в сыворотке крови -6мг/л; высокое содержание плазматических клеток в костном мозге, больше 30% и в периферической крови; нарушение функции почек и множественные хромосомные аномалии. Если у пожилого человека без особых жалоб регистрируется резко ускоренная СОЭ (50-70мм/час), стойкая выраженная протеинурия или возникают спонтанные переломы костей, чаще лопатки, или позвонков то следует исключить множественную миелому. Ранними симптомами могут быть корешковые боли в спине. Вслед за ошибочным диагнозом «радикулита» часто врачи назначают электротеплолечение, которое противопоказано при множественной миеломе. У некоторых больных наблюдаются вялотекущие формы миеломы, особенно на раннем этапе ее развития, когда у пациента на протяжение многих месяцев и даже лет не отмечается прогрессирование болезни. Большое число диагностических ошибок до сих пор встречается при миеломе Бенс-Джонса, поэтому электрофорез и иммунохимический анализ мочи следует считать обязательными для всех больных с неясной протеинурией.
Множественную миелому необходимо отдифференцировать от Макроглобулинемии Вальдестрема, редкого хронического лимфопролиферативного заболевания В-клеточной природы, характеризующегося инфильтрацией костного мозга лимфоцитами и плазмоцитами , а также продукцией парапротеина. В отличие от множественной миеломы это заболевание протекает с лимфоаденопатией и гепатоспленомегалией и обусловлено присутствием в плазме большого количества высокомолекулярного макроглобулина — IgМ. Иногда IgМ определяется у больных хроническим лимфолейкозом и некоторыми лимфопролиферативными заболеваниями.
ПРОГНОЗ МНОЖЕСТВЕННОЙ МИЕЛОМНОЙ БОЛЕЗНИ
К факторам высокого риска множественной миеломы перед началом проводимой терапии относятся следующие клинические и лабораторные показатели: 1)выраженная миелодепрессия; 2) быстрый (в течение нескольких недель) рост опухоли определяемый при динамическом рентгенологическом исследовании костных деструкций или реже визуально и пальпаторно; 3) стремительное нарастание уровней сывороточного или мочевого парапротеина; 4) наличие мягкотканых метастазов; 5) ранняя лейкемизация миеломы; 6) резкий левый сдвиг в лейкоцитарной формуле в сочетании с эритрокариоцитозом; 7) когда уровень бета- 2 глобулина больше 6мг/л; 8) а уровень лактатдегидрогеназы больше 300ед/л; 9) высокий уровень ИЛ-6 и низкий ИЛ-2; 10) гиподипоиллодия плазматических клеток, больше 10%; 11) индекс РНК меньше 4.
Почечная недостаточность резко ухудшает прогноз только в том случае, если ее не удается преодолеть в течение 1-2 месяцев обычными консервативными методами. Затрудняют проведение адекватной терапии преклонный возраст пациента и такие сопутствующие заболевания как гепатит, сахарный диабет, язвенная болезнь желудка или 12- перстной кишки.
Узнать мнение гематолога по поставленному диагнозу можно на странице «задать вопрос«.